Закон
Гусиная кожа – фолликулярный гиперкератоз
Все мы любим летом ходить в сарафанах и открытых платьях, но не каждая может позволить себе это. Причиной этому является довольно-таки распространенная дерматологическая проблема – гусиная кожа. В отличие от «мурашек», которые появляются от холода, неприятного скрежета, страха или в состоянии сильных эмоций и проходят в тепле или после спада возбуждения, гусиная кожа присутствует на теле постоянно. Противные мелкие пупырышки, напоминающие кожу ощипанного гуся (откуда и пошло название!) могут быть на руках, ногах, спине, животе и даже на лице.
Немало неприятностей женщинам доставляет гусиная кожа на шее. Кожа здесь более деликатная, нежная и беззащитная, чем на всем остальном теле. Отношение к себе, привычки, следы времени – все это шея открывает первому же внимательному взгляду и с головой выдает возраст женщины.
В медицине заболевание описывают под терминами кератоз, фолликулярный кератоз, гиперкератоз или фолликулярный гиперкератоз. Такие хронические «мурашки» возникают из-за того, что кератин, входящий в защитный верхний слой кожи, не слущивается, как у всех других людей, а забивает волосяные фолликулы, нарастая в виде прыщиков. Заболевание может сопровождаться потемнением кожи на локтях, загрубевшей кожей на коленях, а также, утолщением рогового слоя на пятках.
Гиперкератоз, в большинстве случаев, носит наследственный характер и обычно начинает проявляться в детском или юношеском возрасте. Иногда заболевание связано с недостатком в пище или плохой усвояемостью витаминов А, Е и С и поэтому гусиная кожа может сопровождать человека всю жизнь.
Гусиная кожа – лечение
В отличие от многих других дерматологических проблем, избавиться от кератоза очень непросто: для полного излечения потребуется пройти курс процедур. Многие косметические салоны сегодня предлагают такие процедуры. Самыми эффективными среди них считаются пилинги фруктовыми кислотами, насыщающие кожу витамином C, укрепляющие ее и делающие более гладкой. Хороший результат получают и от солевого или ультразвукового пилинга.
Наилучший эффект достигается сочетанием этих процедур с водорослевыми или медовыми обертываниями. При этом кожу необходимо укреплять также изнутри, то есть, принимать витаминные комплексы с достаточным содержанием витамина А и аскорбиновой кислоты.
Салонные процедуры, несомненно, улучшат состояние кожи, но только на время. Избавиться от гусиной кожи поможет регулярное посещение сауны или бани, где верхний слой эпидермиса размягчается под воздействием пара и останется только очистить его. Эффективным методом избавления от фолликулярного кератоза могут послужить обертывания с косметической глиной. После них кожа насыщена витаминами, минералами и микроэлементами и выглядит прекрасно. Важно и в домашних условиях продолжать систематически и правильно ухаживать за собой.
Гусиная кожа на шее может разгладиться, если систематически после мытья ее протирать поваренной солью. Для этого немного соли насыпают на салфетку, смачивают слегка водой и протирают кожу до порозовения. Затем обработанные участки ополаскивают и наносят увлажняющий крем, содержащий в своем составе витамины A и E.
Разгладить кожу могут помочь и сеансы массажа. Довольно эффективно справляются с этим недугом вакуумный, антицеллюлитный или общий массаж. Можно рекомендовать и медовый, однако он категорически противопоказан людям со склонностью к варикозному расширению вен. Массаж окажет благотворное влияние не только на кожу, но, что особенно важно, на весь организм.
Так как одной из основных причин гусиной кожи является недостаток витаминов A и C, следует включить содержащие их продукты в повседневное меню и проблема станет менее заметной.
Решение проблемы может быть быстрым и эффективным лишь в том, случае, когда будут точно установлены причины ее появления. Поэтому стоит обратиться за консультацией к дерматологу.
Детский «Лазолван»: показания, инструкция по применению, состав, аналоги и отзывы
Независимо от формы выпуска, «Лазолван» относится к группе муколитических (разжижающих) средств с действующим веществом в составе – амброксол. Муколитические препараты применяются для разжижения с трудом отходящей мокроты. Если у детей сильный кашель, а мокрота в силу вязкости отходит с большим трудом, в таких случаях на помощь приходит как раз данный вид лекарств.

Детский «Лазолван» выпускается в форме сиропа, что значительно облегчает прием препарата детьми даже в младенческом возрасте.
Форма выпуска для применения у детей
«Лазолван» в сиропе представлен в виде прозрачной, почти бесцветной и немного вязкой жидкости, имеющей вкус лесных ягод, земляники или цитрусовых. Препарат выпускается во флаконах 100 и 200 мл, упакованных в картонную коробку. В каждой упаковке находится мерный стаканчик объемом 5 мл.
Другие формы выпуска
Кроме сиропа есть также и другие формы выпуска «Лазолвана»: раствор для ингаляций, пастилки, таблетки и капсулы («Лазолван Макс»). Для лечения воспалительных заболеваний носа есть «Лазолван Рино». Однако в него входит другое действующее вещество.
Каков состав «Лазолвана» детского?
Состав
Активным компонентом препарата любой формы выпуска является амброксол в форме гидрохлорида.
Медикамент в сиропе выпускается в двух видах концентраций:
- 5 мл сиропной формы содержит 15 мг активного компонента в виде амброксола гидрохлорида;
- 5 мл сиропной формы содержит 30 мг активного компонента в виде амброксола гидрохлорида.
Вспомогательные компоненты: сорбитол, бензойная кислота, ароматизаторы (ванильный, ягодный), глицерол, гидроксиэтилцеллюлоза дистиллированная вода, калия ацесульфам.

Амброксола гидрохлорид, являющийся активным веществом детского «Лазолвана», обладает действием, увеличивающим секрецию бронхиальной слизи, муколитическим (разжижающим) действием слизи, активизирует функции слизистой дыхательных путей, способствует нормализации работы легочных альвеол. Все это активизирует процесс мукоцилиарного цикла слизи в дыхательных путях. Вязкая мокрота разжижается, а отхаркивающие свойства ведут к выведению избыточного количества слизи из бронхиальных отделов посредством кашлевого рефлекса.
При сухом кашле детский «Лазолван» способствует улучшению отхаркивания мокроты, а при влажном кашле – эффективному очищению дыхательных путей от избыточного количества слизи.
Кроме того, активное вещество «Лазолвана» – амброксола гидрохлорид – способствует улучшению проникновения антибиотиков в легкие и бронхи, тем самым усиливая их действие и увеличивая эффективность антибактериальной терапии.
Фармакокинетика
При пероральном способе приема обладает способностью быстро всасываться в пищеварительном тракте. В плазме крови уровень максимальной концентрации активного вещества достигается в течение 1,5 часов. Лечебное действие «Лазолвана» происходит за счет аккумуляции препарата в бронхиальной и легочной тканях.
В ходе клинических исследований не выявлено сколько-нибудь значащих концентраций активного вещества в других тканях и органах.
Метаболизация происходит в печени. Почками из организма выводится до 95 % активного вещества препарата. Время полувыведения — от 8 до 12 часов. Лекарство не обладает свойством аккумуляции в тканях и органах.
Показания к применению
Показанием для применения детского «Лазолвана» является кашель с трудноотходящей вязкой мокротой и затрудненное выделение бронхиальной слизи.
«Лазолван» можно применять для детей и взрослых любых возрастов. Дозировка и выбор лекарственной формы определяется врачом в зависимости от возраста больного, а также сложности протекания заболевания.
Область применения препарата – воспалительные процессы дыхательных путей с влажным или сухим кашлем.

Согласно инструкции по применению, «Лазолван» детский назначают при:
- хроническом бронхите;
- остром и обструктивном бронхитах;
- пневмонии;
- муковисцедозе;
- бронхиальной астме;
- респираторном дистресс-синдроме детей в неонатальном периоде;
- инфекциях, осложненных воспалительными процессами дыхательных путей.
Особенности применения и противопоказания
С какого возраста «Лазолван» детский можно применять?
Препарат с пропорцией 15 мг/5 мл разрешен к применению детям любого возраста.
Для малышей до года назначения производятся в ограниченном порядке, поскольку у них откашливание затруднено.
«Лазолван» в сиропе с пропорцией 30 мг/5 мл разрешен к применению детям старше 6 лет.
Перечень противопоказаний «Лазолвана» невелик:
- для лечения детей до 6 лет единственной рекомендованной формой выпуска является сироп. Для данной возрастной группы пациентов выпускают состав в концентрации 15 мг/5 мл;
- почечные и печеночные заболевания в тяжелой форме;
- непереносимость фруктозы;
- гиперчувствительность и непереносимость компонентов препарата.

Дозировка «Лазолвана» детского
Объем максимальной суточной дозы препарата для применения у пациентов детского возраста до 12 лет – от 30 до 45 грамм, которые рекомендовано делить на 2-3 суточных приема в зависимости от сложности заболевания, возраста пациента, а также степени выраженности кашлевого синдрома
Принимается внутрь. И обычно независимо от приема пищи.
Для правильной дозировки в каждую упаковку сиропа от кашля «Лазолван» детский вложен мерный стаканчик.
Дозировка сиропной формы препарата
- Пациентам детского возраста до двух лет — по 2,5 мл 2 раза в день.
- Пациентам детского возраста от 2 до 6 лет — по 2,5 мл 3 раза в день.
- Пациентам детского возраста от 6 до 12 лет — по 5 мл сиропа с концентрацией амброксола 15 мг/5 мл или по 2,5 мл с концентрацией амброксола гидрохлорида 30 мг/5 мл. Принимать 2-3 раза в день.
- Пациентам детского возраста старше 12 лет — по 10 мл сиропа с концентрацией амброксола 15 мг/5 мл или по 5 мл с концентрацией амброксола 3 раза в день.
Продолжительность курсового приема определяется врачом. При сохранении симптомов заболевания и отсутствии необходимого эффекта через 4-5 суток необходимо обратиться к врачу.
Полностью ли безопасен детский «Лазолван» при сухом кашле?
Побочные эффекты
Пищеварительная система: возможно появление тошноты, снижения сенситивной функции ротовой полости, реже – диспепсические симптомы, рвота, понос, спазматические боли в области эпигастрии, ощущение сухости во рту.
Иммунная система: редко — кожные аллергические проявления, анафилактический шок, повышенная чувствительность, кожный зуд.
Нервная система: нарушение вкусовой чувствительности.

Частота неблагоприятных эпизодов составляет от 0.1 % до 10 %, что представляет собой крайне редкие спорадические случаи, клиническая связь с приемом «Лазолвана» которых не всегда доказаны.
«Лазолван» усиливает действие некоторых антибактериальных составов за счет увеличения их проникновения в бронхиальный секрет. К ним относятся, например, амоксициллин, цефуроксим, эритромицин. Других клинических зафиксированных случаев взаимодействия с лекарственными препаратами нет.
Особые указания
«Лазолван» является препаратом-антагонистом противокашлевых средств (препаратов для подавления кашлевого рефлекса, назначаемых при сухом непродуктивном кашле), которые затрудняют отхождение мокроты. Соответственно, комбинировать «Лазолван» с таковыми не рекомендуется.
Пациенты с тяжелыми кожными патологическими процессами, такими как синдром Лайелла или синдром Стивенса-Джонсона, на раннем этапе заболевания могут реагировать на прием препарата подъемом температуры, болью в теле, усилением кашля, воспалением горла. Имеются лишь спорадические случаи возникновения синдрома Лайелла и синдрома Стивенса-Джонсона, которые, вполне возможно, просто совпали с началом приема амброксолсодержащих препаратов. Клинически обусловленная связь между этими синдромами и приемом препарата не доказана.
При первых признаках вышеперечисленных синдромов прием лекарства необходимо сразу же прекратить и немедленно обратиться за экстренной медицинской помощью.
Назначение детского «Лазолвана» при беременности имеет место быть во врачебной практике и проводится довольно часто.
Важное замечание
Важно! Обычно в инструкциях не сказано об этом, но следует помнить, что не рекомендуется принимать «Лазолван» и подобные ему муколитические средства на ночь. Несложно догадаться, что усиливающийся кашлевой рефлекс и отхождение мокроты просто не будет давать ребенку спать или же во сне малыш просто не сможет нормально откашливать мокроту, и вся она в разжиженном состоянии будет оставаться в дыхательных путях.
Пациентам детского возраста после 12 лет нет необходимости применять именно сиропную форму препарата. Прекрасно подойдут таблетки.

Отзывы об эффективности и целесообразности препарата
Препарат считается достаточно безопасным.
Довольно значительная масса реальных отзывов о «Лазолване» исходит от родителей детей дошкольного возраста, так как именно эта возрастная группа наиболее подвержена заболеваниями вирусно-инфекционной природы. Множество диспутов вызвано именно целесообразностью назначения муколитических препаратов в младшем возрасте. Существует много сомнений в необходимости разжижения мокроты в принципе, так как, говоря простым языком, дети еще не умеют «правильно» кашлять и фактически не могут эффективно откашливать разжиженную мокроту. Соответственно, целевое назначение препарата не соблюдается, и дети принимают его впустую.
Не меньшее количество родителей все же наблюдали прогрессивный терапевтический эффект препарата, когда при начале терапии «Лазолваном» через 3-4 дня сухой и непродуктивный кашель становился мокрым, наблюдалось отхождение слизи, состояние ребенка заметно улучшалось.
Также, несмотря на то что сироп «Лазолвана» имеет приятный фруктовый сладкий аромат и вкус, немало родителей сталкивалось со сложностью уговорить ребенка принять лекарство. Мамам и папам приходилось прибегать к хитростям и, например, добавлять лекарство в бутылочку с компотом или смесью, в чашку с соком.
Среди пациентов встречались и потенциальные сомнения в безопасности препарата в плане привыкания. Тем не менее ни одного клинического случая или отзыва о реальном привыкании к муколитическому действию препарата нет.
По поводу эффективности препарата отзывов много как положительных, так и отрицательных.
Стоит отметить, что препарат рассчитан на достижение видимого лечебного эффекта в первые дни применения. Если же через 4-5 дней состояние и симптомы не изменились в лучшую сторону, прием препарата продолжать не следует, а необходимо получить консультацию врача по поводу смены тактики лечения.

Отзывы о побочных эффектах препарата
Отзывы пациентов и родителей детей о «Лазолване» обычно говорят в пользу хорошей переносимости препарата. Побочные эффекты имеют крайне редкие проявления, и основная их часть приходится на желудочно-кишечные реакции. Это связано с близким расположением кашлевого и рвотного центров в мозгу человека. Стимуляция одного из них затрагивает соседний.
Хотя инструкция к препарату не выделяет никаких особенностей по употреблению препарата относительно приемов пищи, во избежание неприятных побочных явлений со стороны ЖКТ в виде рвоты следует его принимать за полчаса до или через час после трапезы.
Среди немногочисленных побочных эффектов после ингаляций с «Лазолваном», судя по отзывам, также наблюдались случаи высыпаний на коже или гиперемии кожи.
Выше отмечено, что препарат является довольно безопасным и побочные эффекты исключительно редки. Тем не менее, самостоятельное его назначение не рекомендуется. Особенно это касается детей в младенческий период.
Аналоги детского сиропа «Лазолван»
Амброксол – достаточно популярное действующее вещество в составе отхаркивающих лекарств. Аптечный рынок представлен огромным количеством препаратов разных форм и дозировок, содержащих амброксола гидрохлорид. Вот пример лишь некоторых: «Амбробене», «Амброксол», «АмброГЕКСАЛ», «Лазонгин», «Бронхоксол», «Нео-Бронхол» и пр. Многие из аналогов также выпускаются в разных формах, в том числе и рекомендованных для детского возраста.
Мы рассмотрели инструкцию по применению к детскому «Лазолвану».
Хронический колит, лечение и диета
Больные, страдающие хроническим колитом, жалуются на быструю утомляемость, отсутствие аппетита и тошноту. Наблюдаются острые позывы к дефекации на фоне схваткообразных болей в животе. Периодически возникающие поносы чередуются с длительными запорами. Если своевременно провести терапевтические действия, строго соблюдать рекомендации доктора, то можно добиться исчезновения признаков заболевания на многие годы.
Хронический колит, лечение обострения
Проводятся короткие курсы антибактериальной терапии. Используются препараты фталазола, левомицетина, сульгина, интетрикса или другие средства широкого спектра фармацевтического действия. Потом проводят мероприятия для нормализации микрофлоры кишечника. Принимают «Лактофильтрум», «Бификол», «Колибактерин» с последующей постепенной отменой.
Хронический колит, лечение диетой
- В условиях стационарного лечения больным в первые дни назначают строгую диету 4, потом переводят на диету 4 Б, которой придерживаются от двух недель до полутора месяцев. При наступлении ремиссии пациенты составляют свой рацион питания, ориентируясь на диету 15.
- Питание зависит от характера стула. При приступах диареи рацион составляют с преобладанием белковых продуктов и солей кальция. Технология приготовления еды на пару или на воде, пищу подают в теплом виде, хорошо протертой или гомогенизированной с целью щадить желудочно-кишечный тракт. Требуется исключить продукты, содержащие вещества, усиливающие секреторную функцию желудка, перегружающие работу печени, при этом обостряя хронический колит. Лечение проводится с ограничением многих блюд в ежедневном рационе, особо отслеживаются вещества, способные возбуждать бродильные процессы в кишечнике.
- Питание вне клиники, в домашних условиях составляется с целью наладить восстановление слизистой оболочки кишечника, остановив процессы гниения, нормализовав обмен веществ и защитные силы организма.
- Из питания больных хроническим колитом категорически рекомендуется исключить черный хлеб, пшенные каши, сладости и сдобную выпечку. Из меню полностью выводят колбасные изделия, копчености, салаты из редьки, редиски, шпината, белокочанной капусты. Блюда нельзя обогащать чесноком или луком, добавлять грибы или щавель, раздражающие слизистую поверхность ЖКТ, осложняя хронический колит, лечение которого напрямую зависит от щадящего питания. Запрещенными считаются абрикосовые, дынные и сливовые десерты. Рекомендуется употребление цельного молока, холодных закусок и напитков.
- Рацион рассчитан на 2 000 ккал. Питание дробное, разбито на 5-6 приемов пищи. Рекомендованная доза кухонной соли около 10 г, а жидкости 1,5 л.
Хронический спастический колит часто возникает из-за элементарных нарушений питания
Если заболевание сопровождается постоянными запорами, рекомендуется обогатить рацион питания клетчаткой. Источниками нужных углеводов считаются овощи и фрукты. Свекла и сладкие ягоды почти не имеют противопоказаний, в отличие от грубых пищевых волокон гороха, фасоли, сои, часто провоцирующих метеоризм. Перед завтраком можно запаривать ложку молотых семян льна или отрубей. Хороший результат достигается при систематическом употреблении каш из цельных зерен.
Прежде, чем лечить колит, следует прояснить с доктором в индивидуальном порядке влияние на ЖКТ лактозы, фруктозы и сорбитола. Хронический спастический колит чаще возникает, как проявление проблем нервной системы. Отказ от алкоголя, курения и жевательных резинок существенно облегчает состояние больного. Важно научиться пережевывать пищу тщательно.
От симптомов заболевания удалось избавиться тем больным, которые кардинально изменили образ жизни в направлении рационального питания и активного отдыха.
Как приготовить шарлотку с яблоками в духовке, мультиварке и в микроволновке
Современная кондитерская сфера развилась до того, что одно и то же блюдо можно готовить в различных кухонных машинах. Данная статья подробно расскажет, как приготовить шарлотку в домашних условиях, используя духовой шкаф, мультиварку, микроволновку и даже хлебопечку.
Для начала стоит уточнить: обычная шарлотка – это бисквит с кусочками фруктов внутри, иногда с добавлением орехов, изюма. Эту версию приготовления сразу же полюбили (в отличие от английской версии, больше похожей на пудинг) за простоту и приятный ненавязчивый вкус.
Приготовление в духовке
Как приготовить шарлотку с яблоками, если кулинарных навыков у человека недостаточно? Для этого и существует классический рецепт, в котором используются только яйца (4 шт.), сахар (180 грамм), мука (160 грамм) и, конечно, яблоки (3-4 шт.). Некоторые добавляют ваниль или корицу для дополнительной ароматизации теста (всего щепотку, чтобы пряность подчеркнула аромат, а не перебила своим).

Яблоки нарезают на куски среднего размера, удаляя сердцевину. Яйца взбивают с сахаром до устойчивой пены и постепенно вводят муку. Далее в тесто выкладывается фруктовая нарезка, перемешивается и выливается в силиконовую форму для выпечки. Выпекается шарлотка при температуре 180 градусов до готовности. Время выпечки в среднем составляет сорок минут.
Вариант № 2
Этот способ рассказывает, как приготовить пышную шарлотку без длительного взбивания яиц. Ведь всякое бывает: возможно, у человека нет мощного миксера, а венчиком взбивать яйца в течение многих минут не каждому по душе. Учитывая, что шарлотку многие считают просто «ленивым» пирогом с яблоками, при замесе теста можно поэкспериментировать, создавая различные сочетания имеющихся продуктов. Подробный рецепт, как приготовить шарлотку:
- Четыре яйца смешать со стаканом сахара и щепоткой ванили до полного растворения кристалликов.
- Три яблока нарезать ломтиками и смешать с большой горстью измельченных орехов.
- 1,5 стакана пшеничной муки просеять и смешать с пакетиком разрыхлителя.
- К яичной массе добавить стакан сметаны или кефира, перемешать и высыпать муку. Вымешивать до однообразности.
- Смешать тесто и яблочно-ореховую смесь.

Силиконовую или разъемную форму обильно смазать сливочным маслом и присыпать дно и стенки панировочными сухарями, вылить в нее тесто и поместить в духовой шкаф, прогретый до 200 градусов. Через 10 минут огонь убавить до 170 и выпекать до готовности. Если приготовить шарлотку с яблоками в духовке, как здесь описано, то она получается более рассыпчатой и мягкой (если сравнивать с классический рецептом). Поэтому не следует торопиться вынимать пирог из формы, пускай немного остынет и окрепнет.
Прототип современной шарлотки
Можно попробовать приготовить шарлотку, как готовили ее в старину на ее родине – в Англии. Некоторые кулинары именно этот вариант называют классическим. Пошаговое приготовление выглядит так:
Сладкий батон порезать на ломтики толщиной в 1 см.
Взять по 100 грамм сахара и сливочного масла, соединить и растопить, затем добавить 300 грамм свежего молока и слегка взбить вилкой.
Два яблока порезать на дольки. В сотейнике растопить ложку масла с сахаром (3 ст. л.) и двумя ложками воды, поместить в них яблочную нарезку. Протомить в течении пяти минут, помешивая.

Форму для выпечки (лучше разъемную) выстелить пергаментом и немного смазать маслом. Ломтики батона обмакивать в сладкую молочную массу и выкладывать плотно в форму, а поверх них выложить карамелезированные яблоки. Сверху обильно присыпать панировочными сухарями. Если осталась молочная смесь, то ее можно вылить туда же. Выпекается шарлотка в духовке 25 минут при температурном режиме в 190 градусов.
В мультиварке
Всех хозяюшек, имеющих в своем арсенале эту машину, волнует вопрос: как приготовить шарлотку в мультиварке? Ведь обычные пироги она прекрасно печет, разве не справится с таким простым блюдом? Легко и просто! Рецепт и процесс приготовления такой же, как и для выпечки в духовке, только время приготовления растянется на час при условии, что машина имеет мощность не меньше 700 Вт.

Как приготовить шарлотку в мультиварке без яиц и муки? Ведь бывают ситуации, когда на кухне нет ни того, ни другого, а сладенького к чаю очень хочется. Такой рецепт тоже существует: смешать в миске стакан манной крупы и 2 стакана кефира (простокваша и ряженка тоже сгодятся), дать массе постоять полчаса, чтобы манка разбухла. Затем добавить к массе 1,5 стакана сахарного песка и 4 ст. ложки масла, причем оно может быть любым, даже растительным. Также примешиваем к тесту ароматизатор (ваниль, цедру лимона, корицу) и разрыхлитель, каждый ингредиент по 0,5 ч. ложки. Тщательно перемешиваем массу и добавляем к ней три больших яблока, порезанных на кусочки. Выливаем в чашу мультиварки, включаем режим «выпечка» и таймер на один час. Готовую шарлотку можно посыпать сахарной пудрой для привлекательности.
Творожная шарлотка
Это еще один способ того, как приготовить шарлотку так, чтобы получилось небанально. Ведь яблоки с творогом нечасто используются в повседневной выпечке. Для приготовления такой шарлотки необходимо 60 грамм сливочного масла растереть добела со 100 граммами сахарного песка и щепоткой ванили, добавить 300 грамм творога и блендером пюрировать в однородную массу. Отдельно взбить 5 яиц со стаканом сахара до хорошей пены и постепенно ввести стакан (с горкой) муки. Затем соединить творог и яичную смесь.
Четыре сладких яблока нарезать дольками и выложить ими дно чаши мультиварки, обязательно смазанное маслом и немного присыпанное сухарями или мукой. Вылить тесто на яблоки, закрыть крышкой и включить режим «Выпечка» на 1 час. Если машина мощная, то время можно сократить до 40 минут. По такому же рецепту можно выпекать шарлотку в духовом шкафу.
С помощью микроволновки
А вот как приготовить шарлотку в микроволновке, рассмотрим подробнее, ведь этот процесс занимает не более 20 минут, включая выпечку. Для начала следует подготовить яблоки: 500 грамм фруктов нарезать на дольки и смешать со ст. ложкой сахара и щепоткой молотой корицы. 100 грамм сливочного масла и 150 грамм сахарного песка взбить миксером до легкой пены и добавить 4 яйца. Когда смесь станет однородной, добавить к ней 160 грамм муки, смешанной с 1/3 ч. ложки соды и чайной ложкой лимонного сока. Сок можно заменить лимонной кислотой. Тщательно перемешать.

Взять высокую силиконовую форму для выпечки, смазать внутри маслом и выложить половину теста, на которое высыпать яблоки и разровнять ложкой. Далее выложить остаток теста и поставить форму в микроволновку. При 650 Вт шарлотка будет готова за 10-12 минут, но не следует ее доставать сразу после срабатывания таймера – пусть пирог постоит еще минут десять внутри и дойдет до кондиции.
И даже в хлебопечке!
Да, такое тоже возможно, причем не придется переживать за замес теста, взбивание яиц – все сделает машина. Рецепт, указанный ниже расскажет, как приготовить шарлотку с грецкими орехами, которые отлично сочетаются с яблоками, подчеркивая их вкус. Необходимые ингредиенты:
- 2 яйца;
- 3 сладких яблока;
- 50 грамм сливочного масла;
- 1 стакан сахарного песка;
- 100 грамм молока;
- 450 грамм муки;
- по 0,5 ч. ложки разрыхлителя и корицы;
- по щепотке кардамона и молотого имбиря.

В миске смешиваем все сухие ингредиенты, а в чашу хлебопечки заливаем молоко, растопленное масло и яйца. Далее одно яблоко натираем на терке, а остальные режем на небольшие кубики и все помещаем в хлебопечку. Сверху высыпаем сухую смесь из муки и пряностей и включаем быстрый режим выпечки. Время приготовления выставится автоматически, обычно это полтора часа или чуть больше. Пока шарлотка готовится, крышку лучше не открывать.
Как и с чем обычно подают это блюдо?
После того как все возможные варианты приготовления шарлотки изучены и блюдо приготовлено, осталось его оформить и красиво подать.

Обычно шарлотку с яблоками посыпают сахарной пудрой, иногда украшают взбитыми сливками с сахаром, а самые отъявленные сладкоежки кладут на кусочек пирога пару шариков ванильного мороженого. К ароматной шарлотке лучше подать свежезаваренный чай или какао, но с чашечкой кофе тоже будет весьма неплохо.
Как разделить жесткий диск на Windows 10?
В настоящее время представить себе человека, находящегося не в пожилом возрасте и не владеющего компьютером, достаточно сложно. У любого пользователя рано или поздно возникает вопрос о том, как разделить жесткий диск, обусловленный, прежде всего, тем, что система может требовать переустановки, а хотелось бы, чтобы различные файлы, включая медиафайлы, оставались в целости и сохранности.
Необходимость данных действий
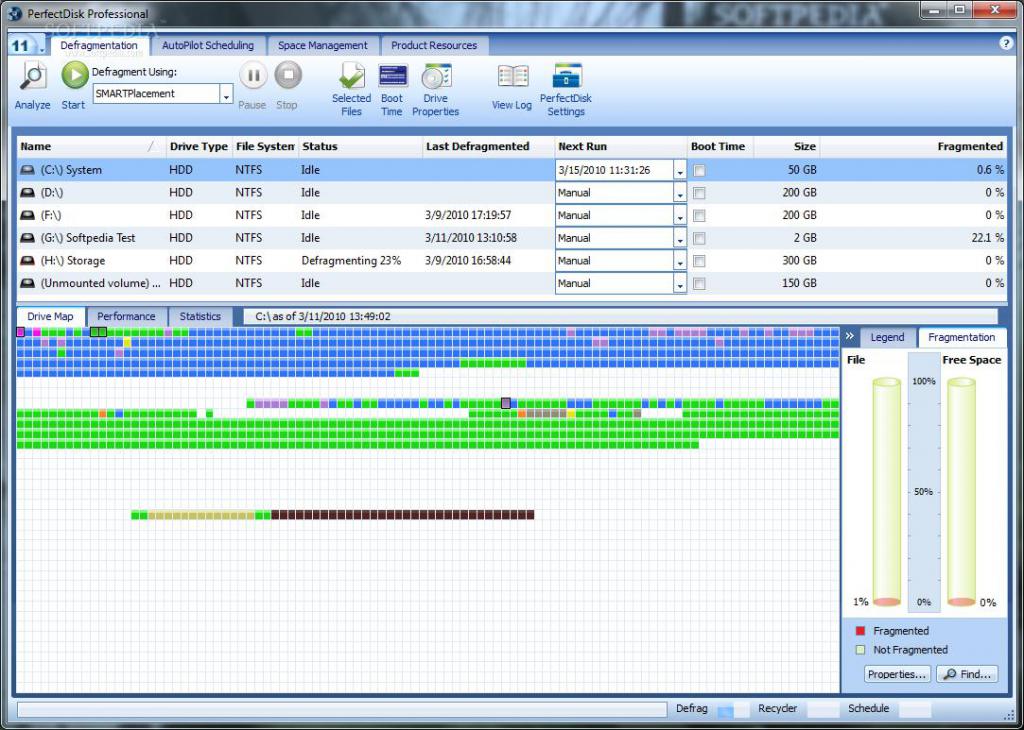
Помимо перечисленного выше сохранения файлов при переустановке системы данные действия необходимы для более быстрой полной проверки разделов антивирусными и антишпионскими программами, а также для более скоростного осуществления проверки поверхности разделов и их дефрагментации. Также, по заверениям некоторых пользователей, создание нескольких виртуальных томов способствует тому, что производительность ОС возрастает. Такая необходимость может возникнуть и в случае использования на одном диске нескольких систем.
Устройство разделов
Каждый физический диск может быть подразделен на несколько логических или виртуальных томов. Как разделить жесткий диск на Windows, будет рассмотрено в рамках данной статьи.
На каждом создаваемом разделе можно сделать свою ФС. Информация о новом логическом томе помещается в таблицу разделов. В первом секторе, принадлежащем физическому винчестеру, располагается MBR — главная загрузочная запись. В ней под каждый виртуальный раздел отведено 64 байта, на одну запись приходится 16 байт, то есть всего на одном физическом диске можно сделать 4 логических тома. Данный лимит может быть обойден с помощью специальных программ.
Использование встроенных программ Windows
Совсем недавно данная ОС не предоставляла пользователю никаких инструментов для осуществления данных действий. Однако в настоящее время при постановке вопроса, как разделить жесткий диск на Windows 10, а также на 7-8-й версиях, можно уже сказать, что к сторонним программам можно не обращаться. Данные версии уже содержат приложения, позволяющие осуществить разбивку винчестера на различные разделы.
При делении нужно учитывать, что часть не может превышать целое. Запуск приложения осуществляется из командной строки или из пункта «Выполнить» (клавиша «Супер» (Win) + R — горячая комбинация по умолчанию). В результате откроется окно «Управление дисками», в котором будут показаны все физические тома, а также виртуальные разделы, если они когда-либо создавались ранее и если они поддерживаются рассматриваемой ОС.
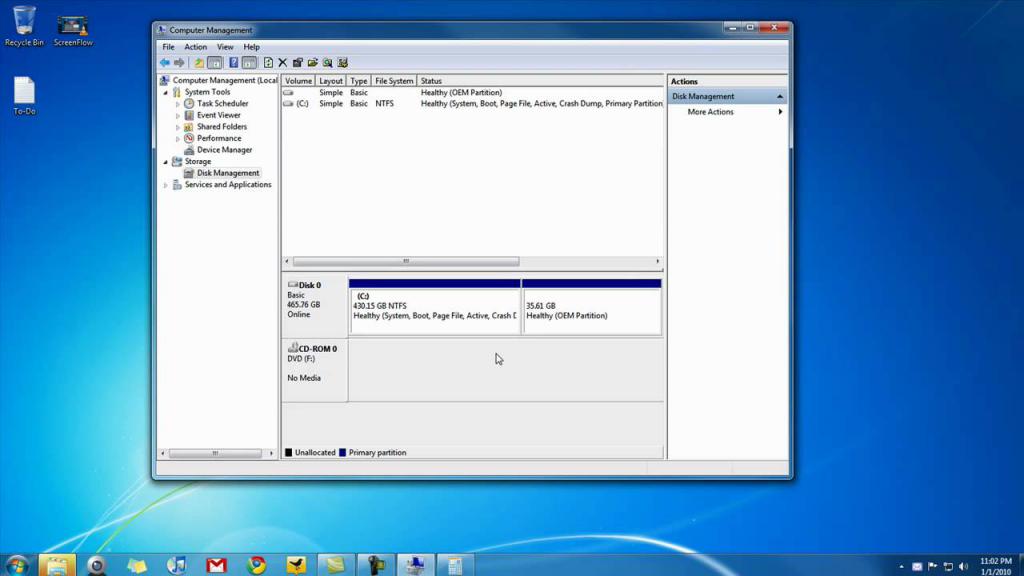
В него можно попасть и другим способом: заходим в пункт «Администрирование», расположенный в «Системе и безопасности» панели управления, и переходим там в «Создание и форматирование разделов».
При возникновении вопроса о том, как разделить жесткий диск, нужно прежде всего определиться с томом, который будет подвергаться данной процедуре. В контекстном меню выбираем «Сжать том». Программа выдаст сведения об общем размере диска, доступном пространстве для сжатия. Вводим размер, который мы собираемся сжать, и кликаем по одноименной кнопке.
Здесь будет выставлена метка «Не распределено». На нем выбираем в контекстном меню «Создать простой том». В случае если планируется создание одного дополнительного раздела, его размер будет таким, какой был ранее высвобожден. Если же планируется несколько их, то каждому нужно определить свой объем.
На следующем шаге при ответе на вопрос, как разделить жесткий диск на Windows, нужно выбрать соответствующее буквенное обозначение раздела и его файловую систему. После того как все выполняемые действия будут подтверждены, новые разделы будут созданы и появятся после перезагрузки ОС.
Однако снова объединить разделенные разделы в один с помощью этой программы уже не получится.
Разметка диска при установке ОС
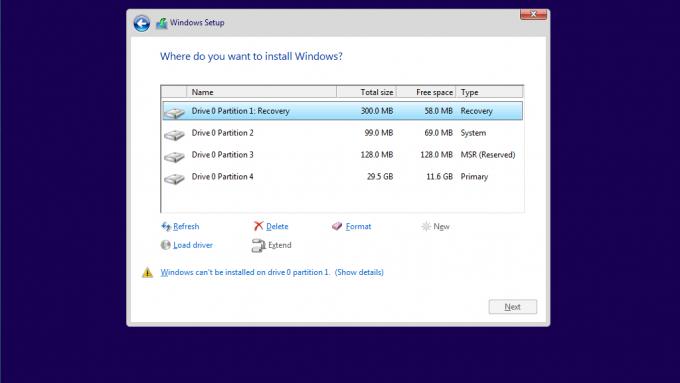
Если вы купили устройство без предустановленной ОС, то в процессе инсталляции пользователю предлагается выбрать диск, предназначенный для установки. Как разделить жесткий диск на части в этом случае? Нужно кликнуть на «Настройку диска», выбираем том, нажимаем «Удалить» (он же еще не использовался, поэтому ничего страшного в удалении нет), а затем на «Создать». В появившемся окне вводим тот размер, который нам необходим. При необходимости создания еще одного раздела повторяем действия по второй кнопке.
Деление винчестера с применением сторонних приложений
Опытные пользователи при возникновении вопроса, как разделить жесткий диск, стараются пользоваться не средствами, предоставляемыми самой ОС, а сторонними приложениями. В своем большинстве эти программы позволяют не только разбивать диск на отдельные разделы, но и затем объединять их в один том. Существуют различные их модификации: как платные, так и бесплатные. Рассмотрим некоторые из данного списка.
AOMEI Partition Assistant
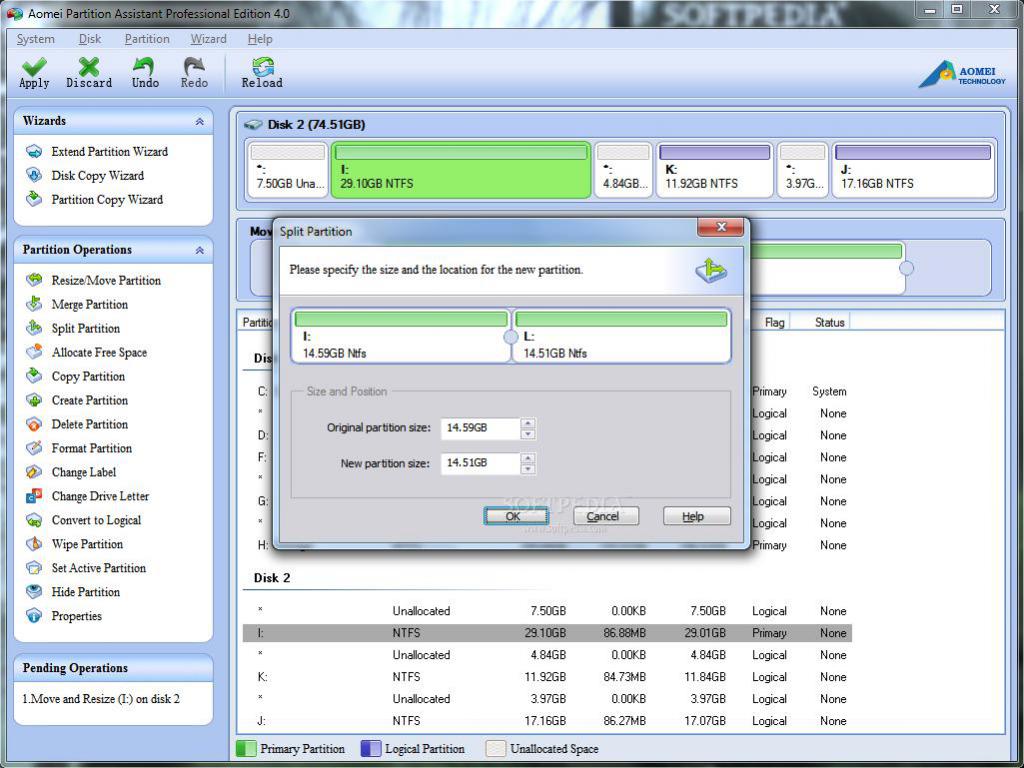
Данное приложение является русифицированным и бесплатным. Используя данную программу, достаточно легко ответить на вопрос, как разделить жесткий диск на 2. Для этого нужно кликнуть по физическому тому, после чего в контекстном меню выбрать «Разделение раздела». В диалоговом окне вводим размеры нового раздела.
Его можно ввести с клавиатуры или, перемещая ползунок, наблюдать за динамикой размера внизу. Подтверждаем сделанные изменения, после чего приложение разбивает диск. Изменения в ОС появятся после перезагрузки.
Acronis Disk Director
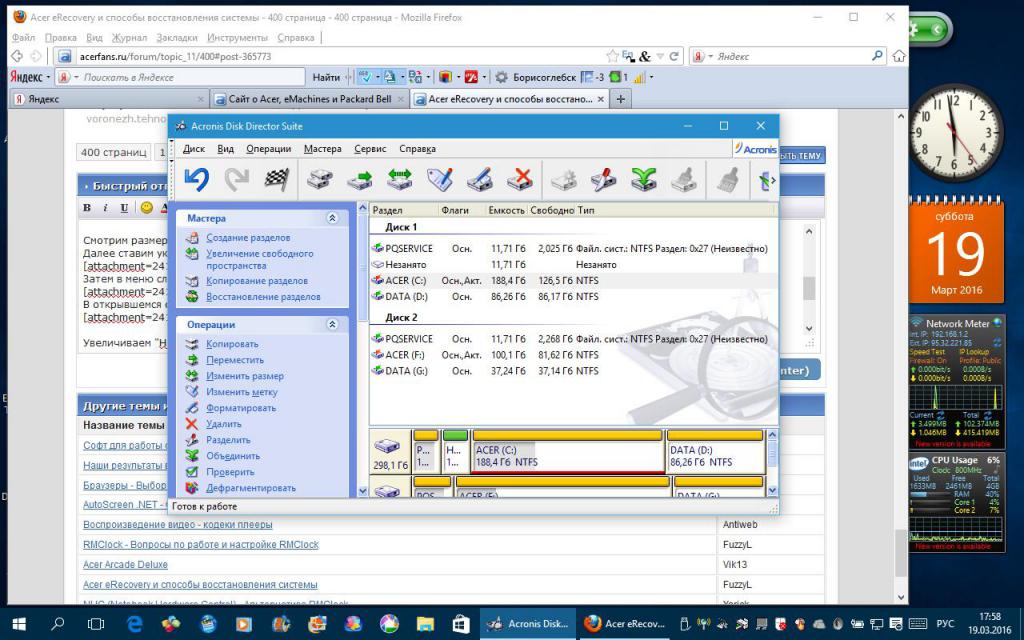
Данное приложение является проприетарным, то есть коммерческим, с закрытым исходным кодом. Использование данной программы позволяет ответить на вопрос, как разделить жесткий диск без потерь. Действия по разделению винчестера могут осуществляться в двух режимах:
- ручном;
- автоматическом.
Несмотря на кажущуюся простоту автоматизма, проще использовать первый режим.
Выбираем диск, на котором собираемся организовать несколько виртуальных разделов. В контекстном меню выбираем «Разделить том», указываем его размер и подтверждаем выполненные действия. Здесь операции переходят в статус ожидающих. Для их применения следует кликнуть по кнопке «Применить ожидающие операции» на панели инструментов. Изменения вступят в силу после перезагрузки ОС.
Paragon Partition Manager

Функционал данного приложения сходен с рассмотренным выше. Вначале выбираем Create partition, выбираем винчестер, определяем размер и букву раздела. ФС должна быть NTFS. Подтверждаем ожидающие изменения и ожидаем, когда программа сделает необходимые изменения, после чего перезагружаем ОС.
В заключение
В рамках данной статьи были рассмотрены разные способы, как разделить жесткий диск. Это может быть осуществлено с использованием встроенных программных средств Windows 10, а также с применением стороннего программного обеспечения, как платного, так и бесплатного. Иногда что-то в заданной работе программ может пойти не так, в результате чего вся информация может оказаться уничтоженной, поэтому всегда при осуществлении таких действий нужно делать бекап наиболее важных файлов.
Какие принимать антибиотики при простатите?
Применение антибиотиков при простатите показано во многих случаях. Воспалительный процесс нередко связан с проникновением бактерий, и необходим прием препаратов, подавляющих рост и распространение микроорганизмов. Однако употреблять такие лекарства самостоятельно нельзя. Антибактериальные средства помогают далеко не при любом воспалении. Существуют случаи, когда лечение простатита антибиотиками неэффективно и даже может усугубить симптоматику. Правильно назначить препарат может только врач после проведения всех необходимых обследований.
Что такое простатит
Простатит — это воспаление предстательной железы (простаты) у мужчин. Заболевание проявляется в болях внизу живота и в области промежности, нарушении мочеиспускания, увеличении органа. Эта патология может иметь неприятные последствия. Запущенное воспаление переходит в хроническую форму и приводит к импотенции и бесплодию.

Воспаление может быть вызвано бактериями, вирусами, простейшими микроорганизмами и грибками. В некоторых случаях патология имеет неинфекционную природу и вызвана застойными явлениями в малом тазе.
Антибиотики при простатите показаны только в случае инфекционного поражения. Антибактериальные средства применяют лишь тогда, когда точно установлена причина заболевания. При воспалении, связанном с сидячим образом жизни и застоем крови, это препараты не помогут.
Какие исследования нужно пройти перед лечением
Чтобы решить вопрос: нужно ли лечить простатит антибиотиками, врач назначает больному ряд обследований. Это помогает выявить причину и возбудителя заболевания. Пациенту рекомендуется пройти следующие анализы:
- Общее исследование крови. Помогает определить количество лейкоцитов и СОЭ. Эти показатели говорят о наличии воспаления.
- Анализ мочи и секрета простаты на бакпосев. Позволяет выявить возбудителя болезни.
- Спермограмму. Это исследование показывает распространенность патологического очага. Оно помогает определить, перешло ли воспаление на область яичек.
- Анализ на чувствительность возбудителя к антибиотикам. Позволяет выбрать наиболее эффективный препарат для лечения.
По результатам этих обследований врач назначает комплексную терапию.
Когда антибиотики не нужны
Применение антибиотиков при простатите вирусного происхождения неэффективно. Эти лекарства не способны воздействовать на такие микроорганизмы. Прием антибактериальных препаратов может даже ухудшить положение при вирусном воспалении. Такие медикаменты обычно снижают иммунитет, что крайне вредно при такой форме болезни.
Не показаны антибиотики при хроническом простатите в стадии ремиссии. Их назначают только во время обострения воспалительного процесса. Заболевание в период затишья можно вылечить другими методами.
В каких случаях антибиотики необходимы
Лечение простатита антибиотиками показано прежде всего при бактериальной форме заболевания. При патологии, вызванной простейшими (хламидиями, трихомонадами) и грибками также допустимо применение антибактериальных препаратов. Но на такие виды микроорганизмов способны воздействовать далеко не все лекарства.
Бактериальный простатит обычно протекает с ярко выраженными симптомами. У мужчины резко повышается температура, появляются сильные боли в промежности, которые беспокоят не только во время мочеиспускания, но и в состоянии покоя.
Часто пациенты интересуются, какой антибиотик при простатите лучший. Все зависит от вида возбудителя воспаления. Каждый препарат способен воздействовать на определенную группу микроорганизмов. Даже лекарства широкого спектра действия способны уничтожать далеко не любые бактерии. Лучшим антибиотиком будет то средство, которое назначено с учетом всех результатов обследования.
Основные группы антибиотиков
Врачи применяют разные группы антибиотиков при простатите. Список этих лекарств довольно обширен. При терапии воспаления предстательной железы используют следующие виды препаратов:
- Пенициллины. Действуют на широкий круг бактерий, кроме уреаплазмы и микоплазы. Бессильны против простейших микроорганизмов: хламидий и трихомонад.
- Тетрациклины. Способны уничтожать многие виды бактерий, но не действуют на протеев, гонококков и псевдомонаду.
- Макролиды. Это эффективные антибиотики при простатите, вызванном хламидиями, а также микоплазменной и уреаплазменной инфекцией.
- Цефалоспорины. Воздействуют на гонококков, клебсиелл, кишечную палочку и протеев.
- Аминогликозиды. Эти препараты способны бороться не только со многими видами бактерий, но и с грибковой инфекцией.
- Фторхинолоны. Некоторые виды простатита вызваны попаданием в предстательную железу бактерий из кишечника. Фторхинолоны помогают именно в таких случаях.
Далее будет привет краткий обзор разных группы антибиотиков, принимаемых при простатите.
Пенициллиновые препараты
Эту группу лекарств чаще всего назначают при простатите бактериальной природы. Пенициллины воздействуют на многие микроорганизмы. Некоторые виды таких антибиотиков используют в виде инъекций, так как они разрушаются в желудке. Но многие пенициллиновые лекарства производят в форме капсул и таблеток. Их удобно принимать в домашних условиях. К таким медикаментам относятся:
- «Амоксицилин». Его действующий компонент быстро поступает в предстательную железу и уничтожает бактерии. Необходимую дозу (не более 2 мг в сутки) назначает лечащий врач. Курс терапии обычно длится 2 недели.
- «Амоксиклав». Это лекарство относится к пенициллинам нового поколения. Он тоже проникает в ткани простаты, разрушает оболочки микроорганизмов и вызывает их гибель. Принимать препарат необходимо от 10 до 14 дней.

Часто мужчин интересует, какие антибиотики принимать при простатите, осложненном аденомой железы. В этом случае показано именно применение пенициллинов. Однако необходимо помнить, что эти лекарства могут спровоцировать кожную аллергию с крапивницей и зудом. При появлении таких симптомов нужно проконсультироваться с врачом по поводу замены препарата.
Другим побочным явлением при употреблении пенициллинов может быть молочница полости рта. Поэтому при простатите грибкового происхождения прием этой группы антибиотиков категорически противопоказан.
Тетрациклины
Из этой категории препаратов чаще всего используется «Тетрациклин». Антибиотик может применяться как в виде таблеток, так и в форме мази для местного лечения. Он может уничтожать стрептококки, стафилококки, сальмонеллы, а также простейшие микроорганизмы хламидии. Лекарство назначают в дозировке по 0,25 — 0,5 г 4 раза в течение суток.
Более современным препаратом является «Доксициклин». Он действует быстрее и достигает наиболее высоких концентраций в организме.
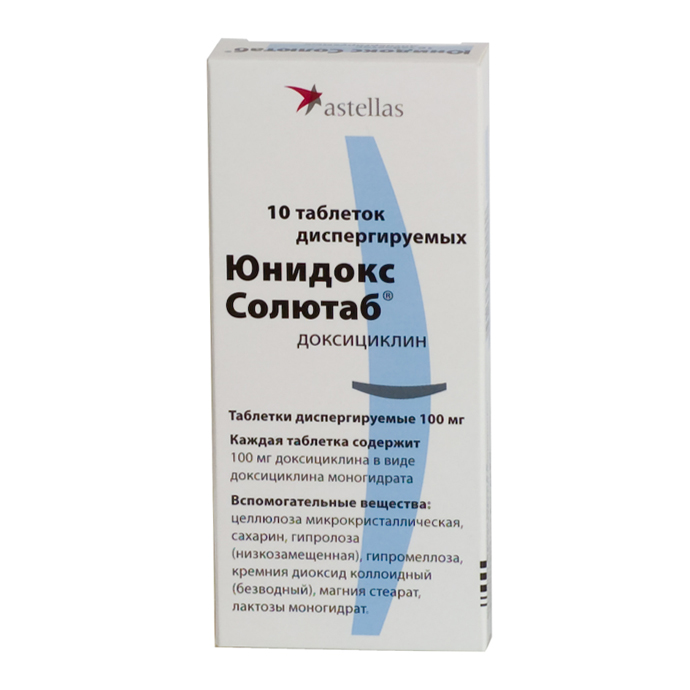
Тетрациклины подавляют образование белка в клетках бактерий, что приводит к гибели микроорганизмов. К недостаткам этой группы препаратов относится их способность негативно действовать на ЖКТ и печень. Наименьшими побочными действиями обладает лекарство «Юнидокс солютаб». Оно содержит тот же действующий компонент, что и «Доксициклин», но в несколько измененном виде (моногидрат доксициклина). «Юнидокс солютаб» действует быстрее и более безопасен для желудка.
Макролиды
Нередкими причинами простатита являются хламидийная, микоплазменная и уреаплазменная инфекции. Бывают случаи, когда у пациента определяются в анализах все перечисленные виды микроорганизмов. Они передаются преимущественно половым путем. Какие антибиотики при простатите показаны в этом случае? Далеко не каждый антибактериальный препарат способен воздействовать на эти виды инфекции.
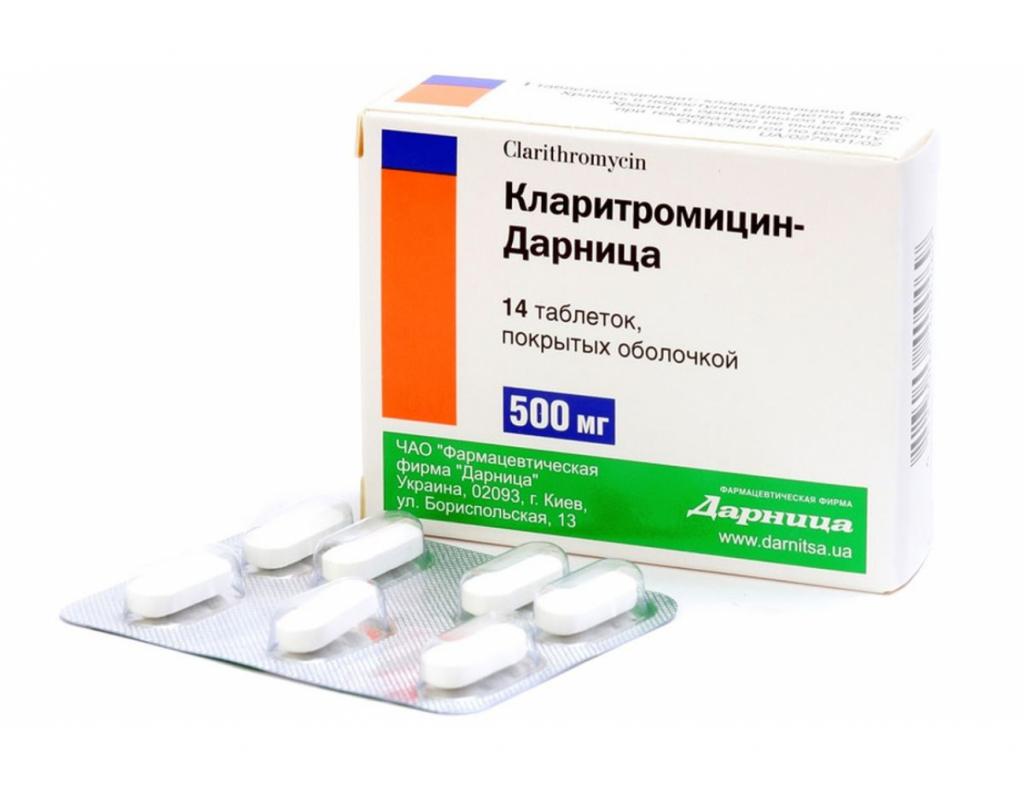
На помощь приходят макролиды. Они успешно борются с этими микроорганизмами. Такие лекарства обычно используют в комбинации с другими видами антибактериальных препаратов. К макролидным антибиотикам относятся:
- «Суммамед».
- «Кларитромицин».
- «Азитромицин».
- «Фромилид».
Препараты принимают по 500-1000 мг в день. Перечисленные лекарства относятся к полусинтетическим макролидам 2 и 3 поколения. Это наиболее безопасная разновидность антибиотиков. Неприятные побочные эффекты могут вызывать только макролидные средства «Эритромицин» и «Олеандомицин». Но в наши дни они практически не используются при лечении простатита, так как являются устаревшими медикаментами.
Цефалоспорины
Для лечения простатита применяют цефалоспорины 3 поколения. Лекарства этой группы чаще используются в амбулаторных и в стационарных условиях. Большинство препаратов выпускают в форме порошка для приготовления инъекционного раствора. К таким лекарствам относятся:
- «Цефтриаксон».
- «Цефотаксим».
Их вводят в ягодичную мышцу или в вену. Уколы довольно болезненны, поэтому рекомендуется добавлять в раствор для инъекций анестетик «Лидокаин».
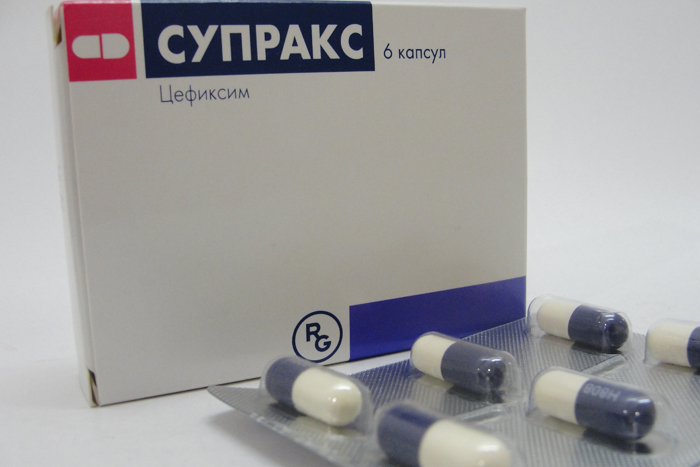
Для перорального приема выпускают антибиотик «Супракс». Его можно принимать в домашних условиях. Однако необходимо учитывать, что целофалоспорины противопоказаны при тяжелых болезнях печени и почек, а также при аллергии.
Аминогликозиды
Эти препараты отличаются широким спектром действия. Они способны воздействовать не только на бактерии, но и на грибковую инфекцию. Однако при кандидозном простатите их нужно применять в комбинации с лекарствами, уничтожающими возбудителя молочницы (дрожжевой грибок). Для лечения воспаления предстательной железы применяются следующие аминогликозиды:
- «Гентамицин». Антибиотик выпускают в форме препарата для уколов. Он способен бороться с широким кругом бактерий и грибков, поэтому его можно назначать еще до проведения анализов. Он помогает и в тех случаях, когда не удается выявить возбудителя болезни.
- «Канамицин». Это средство редко используют, так как оно довольно токсично. Однако препарат помогает в тех случаях, когда бактерии выработали устойчивость к другим антибиотикам.
- «Амикацин» эффективен при самых тяжелых формах заболевания, в том числе при простатите туберкулезной этиологии. Уже через 10 часов после приема лекарства пациент чувствует облегчение.
Однако аминогликозиды отличаются выраженными нежелательными эффектами. Многие мужчины после употребления этих антибиотиков жалуются на проблемы со слухом, нарушение координации движений, головокружение, увеличение или уменьшение диуреза.
Фторхинолоны
Фторхинолоны эффективны при обострении хронического простатита, так как обладают удлиненным действием. Они способны воздействовать на ДНК микроорганизмов. Эти антибиотики уничтожают даже те бактерии, которые устойчивы к другим лекарствам. Препараты обычно хорошо переносятся. К этой группе антибактериальных средств относятся:
- «Офлоксацин».
- «Левофлоксацин».
- «Ципрофлоксацин».
Фторхинолоны предназначены для длительного приема — до 4 недель. В редких случаях у больных отмечают слабые диспепсические явления.
Комбинированные лекарства
К комбинированным средствам относится «Сафоцид». Это лекарственный комплекс, который включает в себя 4 таблетки разных препаратов:
- макролид «Азитромицин» (1 таблетка);
- противогрибковое средство «Флуконазол» (1 таблетка);
- антипротозойный препарат «Секнидазол» (2 таблетки).
Это уникальное лекарство способно воздействовать и на бактерии, и на грибки, и на простейшие. Его часто применяют при смешанных инфекциях, передающихся половым путем. Однако препарат эффективен и при простатите, если в анализе определяются разные виды микроорганизмов.
Обычно для достижения эффекта бывает достаточно однократного приема таблеток. При хронических формах заболевания препарат употребляют в течение 5 дней.
Как ускорить выздоровление
Прием антибиотиков при простатите у мужчин необходимо сочетать с другими видами лечения. Одних только антибактериальных препаратов недостаточно для снятия воспаления. Комплексная терапия поможет скорее справиться с болезнью.
При простатите вместе с антибиотиками назначают следующие препараты:
- противовоспалительные лекарства;
- иммуномодуляторы;
- медикаменты для улучшения кровообращения;
- местные средства (мази, свечи).
Вместе с медикаментозной терапией показаны физиопроцедуры: УВЧ, магнитотерапия, массаж. Это дополнит антибактериальное лечение.
При приеме антибиотиков необходимо соблюдать диету с ограничением острой, жирной и жареной пищи. Это уменьшит нагрузку на органы пищеварения.
Нужно помнить, что антибактериальные препараты несовместимы с алкоголем. Этанол может существенно снизить лечебный эффект и привести к тяжелым побочным явлениям.
Лечение кашля у грудных детей
В 90% случаев кашель у грудничков является симптомом ОРВИ –
острых респираторно-вирусных инфекций. Воспалительные процессы могут быть
локализованы как верхних (носоглотка, нос), так и нижних (легкие, бронхи,
трахея, гортань) дыхательных путях.
Другие причины кашля – воспаление придаточной пазухи носа, увеличение глоточных миндалин, бронхиальная астма, попадание инородных предметов в бронхи и трахею. Симптомы могут быть не связаны с дыхательной системой – проблема развивается при патологиях ЖКТ и при пороках развития сердца. Причиной данного недуга у грудных детей также является перегретый и сухой воздух в помещении или наличие табачного дыма. Кашель у двухмесячного ребенка может быть вызван редким психогенным фактором при патологиях наружных слуховых проходов. Эти симптомы характерны при воспалении среднего уха и наличии серных пробок.
Сухой кашель у ребенка 5 месяцев является признаком воспаления трахеи, гортани и носоглотки. Зачастую он носит мучительный и непрекращающийся характер. Лечение кашля у грудных детей должно начинаться с визита к педиатру для успешного лечения и предупреждения возможных осложнений. Особенно опасны его непрекращающиеся и внезапные приступы. Тревожными симптомами являются хрипы, которые слышны на расстоянии. К врачу нужно немедленно обращаться, если при этом выделяется мокрота зеленого цвета и примеси крови.
Лечение кашля у грудных детей начинается с углубленного обследования. Незамедлительный вызов педиатра необходим всем малышам, имеющим тяжелые хронические заболевания, а также при температуре у ребенка выше 38°С и
одышке. Терапию нужно начинать при появлении первых признаков заболевания.
Режим у больного грудничка должен быть щадящим, однако значительно ограничивать активность малыша не стоит. Движения ребенка ускоряют выздоровление, очищая бронхи от скопившейся слизи. Лечение кашля у грудных детей полезно сопровождать массажем и нежным похлопыванием по спинке.
Если ребенок категорически отказывается от еды, то его не нужно насильно заставлять. Обычно в этом случае предлагают калорийную, но достаточно легкую пищу – фруктовые пюре, теплые молочные коктейли, кисели, различные желе. А вот питье должно быть обильным. Влага способствует выведению токсинов из организма.
Основное лечение кашля у грудных детей направлено на разжижение и удаление мокроты. Врачи рекомендуют увлажнять воздух в комнате, где находится малыш, для того, чтобы улучшить отхождение данного секрета. В зимнее время на радиаторы центрального отопления можно положить мокрую простынь или полотенце. Некоторые используют специальные увлажнители воздуха.
Малышам рекомендован прием отхаркивающих средств растительного происхождения, настои трав – мать-и-мачехи, девясила и багульника. Эти средства готовят в соответствии с инструкций на водяной бане.
Хорошим помощником является экстракт плодов тимьяна и аниса, сок подорожника, свежевыжатый сок черной редьки, смешанный с медом. Наряду с использованием сиропов, настоев и таблеток, хорошие результаты дают ингаляции. При этих процедурах лекарственное вещество непосредственно воздействует на слизистые оболочки, нервные окончания и дыхательную мускулатуру. Ингаляции способствуют прекращению приступов кашля, уменьшают спазмы бронхов и разжижают мокроту.
Хорошо лечат кашель у грудничков препараты «Геделикс», «Проспан», различные эфирные масла, препараты солодки и алтея. Действующее начало этих препаратов базируется на сапонинах и алкалоидах, способствующих активному отхаркиванию мокроты. Рекомендован также легкий массаж рефлексогенных зон и грудной клетки с растительными бальзамами, которые увеличивает эффективность процедуры. Для этого можно использовать препараты «Бронхикум» и «Доктор МОМ».
«Везикар»: инструкция по применению, аналоги и отзывы
«Везикар» – лекарственное средство, которое способствует уменьшению тонуса гладкой мускулатуры мочеполовой системы. Препарат относится к группе спазмолитиков. Используется для устранения урологических болезней. В этой статье можно более подробно ознакомиться с отзывами и инструкцией по применению к «Везикару» 5 мг.
Состав
Согласно инструкции, «Везикар» производят в таблетированной форме. Капсулы покрытых пленочной оболочкой, выпускается препарат в следующих дозировках по пять и десять миллиграмм. Таблетки помещены в блистеры, всего в упаковке десять либо тридцать капсул.
Активным микроэлементом выступает солифенацина сукцинат. В одной таблетке содержится 5 мг «Везикара». По инструкции, дополнительными веществами являются следующие компоненты:
- лактоза;
- крахмал;
- гипромеллоза;
- соль магния и стеариновой кислоты.
Вещества, входящие в структуру оболочки:
- полимер этиленгликоля;
- гипромеллоза;
- тальк;
- двуокись титана;
- красители.

Фармакологические свойства
Солифенацин имеет выраженный спазмолитический эффект. Действующее вещество является специфическим конкурентным ингибитором серпентиновых рецепторов. При этом основной компонент не проявляет либо имеет малую степень сходства к иным нервным окончаниям и ионным каналам.
Фармакологическое воздействие медикамента отмечается уже в первые семь дней терапии, приходит в стабильное состояние в последующие три месяца приема «Везикара». Максимальное лечебное действие достигается примерно через тридцать дней терапии. Эффективность лечения сохраняется до двенадцати месяцев.
Максимальное содержание действующего микроэлемента в крови достигается через восемь часов после употребления препарата. При этом уровень максимальной концентрации повышается равнозначно увеличению дозировки от пяти до сорока миллиграмм. Абсолютная биодоступность активного вещества составляет девяносто процентов. Около девяносто восьми процентов основного микроэлемента вступает в связь с белками крови. На скорость всасываемости не влияет употребление еды.
Солифенацина сукцинат расщепляется в печени до одного основного и трех неактивных продуктов метаболизма. Время полувыведения активного микроэлемента составляет от сорока пяти до шестидесяти восьми часов. Выводится с уриной и каловыми массами.

Показания
«Везикар» используется в симптоматической терапии больных с гиперактивностью мочевого пузыря, который сопровождается:
- императивным недержанием мочи;
- внезапным позывом к опорожнению мочевого пузыря;
- учащенным походом в туалет.
Противопоказания
Запретом на использование «Везикара» считаются следующие состояния:
- Ишурия (задержка мочи).
- Заболевания почек.
- Закрытоугольная глаукома (группа хронических заболеваний зрительного органа, которая характеризуется приступами повышения внутриглазного давления).
- Поражения органов пищеварения.
- Миастения (аутоиммунное нервно-мышечное заболевание).
- Проведение гемодиализа.
- Галактоземия (наследственное заболевание, возникающие вследствие нарушений углеводного обмена).
- Лактазная недостаточность (заболевание, которое сопровождается неспособностью организма человека переваривать молочный сахар из-за недостаточного вырабатывания в кишечнике лактазы).
- Заболевание, которое связано с нарушением усвоения простых углеводов в кишечнике.
- Сенситивность к основному компоненту лекарства.
- Дети до восемнадцати лет.

Инструкция по применению
Рекомендуемое дозирование медикамента для взрослых пациентов и людей пенсионного возраста составляет пять миллиграмм в день. При необходимости дозирование можно повысить до десяти миллиграмм в день. Капсулы употребляются перорально, целиком, каждый день (в одно и то же время), независимо от еды.
Побочные явления
При использовании «Везикара» в редких ситуациях могут возникать отрицательные реакции. Со стороны центральной нервной системы может наблюдаться легкая головная боль.

Со стороны зрительных органов:
- Плохое зрительное восприятие.
- Ксеростомия (сухость слизистой полости глаз).
- Глаукома (большая группа глазных заболеваний, характеризующаяся повышением внутриглазного давления выше нормы).
Со стороны органов пищеварения может проявиться:
- Тошнота.
- Диспепсия (поражение нормальной деятельности желудка и кишечника, затрудненное и болезненное пищеварение).
- Болевой синдром в животе.
- Хроническое заболевание, которое характеризуется постоянным забросом в пищевод желудочного сока.
- Потеря аппетита.
Помимо этих явлений, могут наблюдаться следующие:
- Дизурия (нарушение мочеиспускания).
- Инфекция мочевыводящих путей.
- Воспаление мочевого пузыря.
- Патологическое состояние, обусловленное невозможностью опорожнения мочевого пузыря.
- Сухость слизистой оболочки носовой полости.
- Сухость кожных покровов.
- Крапивница (кожное поражение аллергической этиологии, которое характеризуется появлением зудящих пузырей).
- Многоформная эритема (острое воспаление, которое затрагивает кожные покровы и слизистые полости).
- Эксфолиативный дерматит (распространенное заболевание кожных покровов человека).
При появлении отрицательных реакций необходимо уменьшить дозировку или вовсе прекратить принимать препарат, затем нужно промыть желудок и принять активированный уголь. При необходимости назначают лекарства комбинированного действия.
Особенности
С особой осторожностью препарат рекомендуется принимать людям со следующими заболеваниями:
- Нарушение естественного оттока мочи в мочевыделительной системе, для которого характерно повышенное давление в мочеточниках, мочевом пузыре, почках.
- Расстройства моторики пищевода и желудка.
- Патологическое состояние, проявляющееся в результате патологического смещения внутренних органов, которые располагаются под ребрами.
- Гастроэзофагеальный рефлюкс.
- Вегетативная нейропатия (расстройства нервной системы, связанные с поражением при диабете ма?лых кровеносных сосудов).
- Гипокалиемия (пониженная концентрация ионов калия в крови).
При лечении «Везикаром» необходимо помнить о следующих моментах:
- Перед терапией убедиться в отсутствии других причин, которые могут спровоцировать непроизвольное мочеиспускание.
- При возникновении инфекции мочеполовой системы необходимо провести антибиотикотерапию.
- Нет нужды корректировать дозирование для пациентов пенсионного возраста.
- Препарат нельзя принимать лицам, не достигшим восемнадцати лет.
- При терапии солифенацином необходимо осуществлять перерыв в одну неделю, прежде чем использовать холиноблокаторы.
- Лекарственное средство может спровоцировать поражение органов зрения.
Взаимодействие с другими препаратами
При употреблении с М-холиномиметиками лечебное воздействие солифенацина уменьшается. При совместном использовании «Везикара» с атропиноподобными средствами повышается фармакологическое влияние и побочные реакции солифенацина.
При приеме «Везикара» понижается лечебное воздействие медикаментов, которые стимулируют моторику пищеварительной системы.
Нельзя совмещать солифенацин с дилтиаземом и фенитоином.

Можно ли применять «Везикар» во время беременности?
Клинические сведения о безопасности и эффективности приема «Везикара» у женщин в положении отсутствуют, поэтому необходимо с осторожностью принимать препарат во время беременности.
Нет информации о попадании солифенацина в грудное молоко. Лекарство не рекомендуется принимать во время лактации.
«Везикар»: аналоги
Препаратом-заменителем по действующему компоненту является медикамент «Зевесин».
Аналогами «Везикара» по терапевтическому воздействию считаются следующие препараты:
- «Сибутин».
- «Новитропан».
- «Спазмекс».
- «Дриптан».
- «Уротол».
- «Детрузитол».
- «Бетмига».
- «Дримтан-Апо».
- «Зевесин».
Стоимость «Везикара» варьируется от 800 до 1500 рублей.
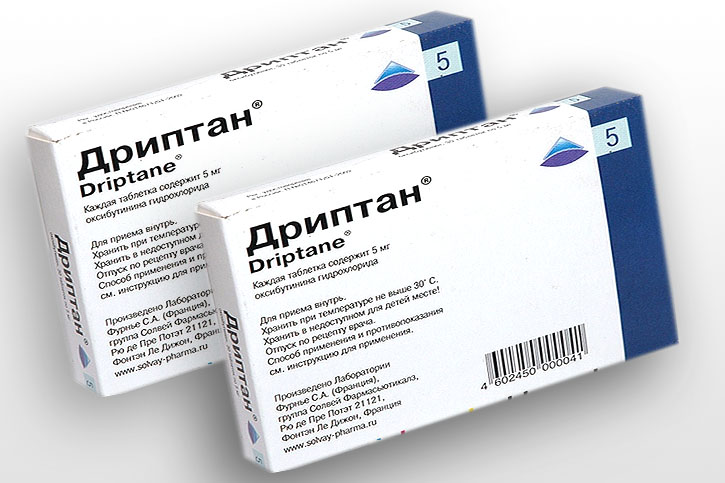
«Дриптан»
Препарат является аналогом «Везикара», по инструкции к применению, лекарство представляет собой средство, фармакологическое воздействие которого направлено на уменьшение тонуса гладкой мускулатуры мочеполовой системы.
«Дриптан» производится в виде таблеток для перорального приема. Капсулы молочного оттенка, округлые, с риской с одной стороны. Препарат отпускается в аптечных пунктах в блистерах по тридцать штук. Всего в упаковке один либо два блистера.
Основным действующим веществом «Дриптана» выступает оксибутинина гидрохлорид, в одной капсуле содержится пять миллиграмм действующего компонента.
Лекарственное средство обладает спазмолитическим действием. Основной микроэлемент оказывает м-холиноблокирующее влияние, расслабляет гладкую мускулатуру, устраняет мышечный спазм. Под действием медикамента повышается вместимость мочевого пузыря, нормализуется функционирование сфинктера пузыря. Стоимость препарата составляет 600 рублей.
Как правильно хранить препарат?
«Везикар» необходимо держать в защищенном от влаги и солнечных лучей месте, вдали от детей. Срок годности – тридцать шесть месяцев, согласно инструкции.
«Везикар»: отзывы
По откликам людей, препарат не всегда оказывает обещаемого фармакологического воздействия. Помимо этого, большое количество пациентов повествуют в своих откликах о возникновении выраженных побочных явлений. Цена «Везикара» оценивается как завышенная.
Строение уха человека
Ухо — это очень важный орган, который имеет огромное значение в жизни любого животного и человека. Строение уха тесно связано с выполняемыми им функциями. Это не только слуховой аппарат, но и орган равновесия, который помогает ориентироваться в пространстве. У человека нормальное функционирование органа слуха отвечает и за развитие речи.
Эволюция и строение органа слуха у животных. Прежде, чем рассматривать особенности строения человеческого уха, имеет смысл ознакомиться с разнообразными формами этого органа у животных. Слуховой аппарат предназначен для восприятия звуковых волн, что важно как в общении между особями, так и для выживания.
У членистоногих органы слуха представлены специализированными сенсиллами, которые расположены на щетинках, усиках или теле.
Строение уха у рыб еще довольно простое, так как орган слуха имеет только внутреннюю часть. Оно представляет собой комплекс из трех полукружных каналов, каждый из которых расположен во взаимно перпендикулярной площади. В специальных камерах содержаться отолиты, которые начинают колебаться при прохождении звуковой волны. Именно это колебание создает импульс, который передается по нерву в определенную зону головного мозга, где эта информация и обрабатывается.
У представителей земноводных появляется средний отдел уха, который покрыт барабанной перепонкой. Есть также и одна слуховая косточка — стремечко. Внутреннее ухо отделено от среднего овальным окном. Полость органа слуха соединяется с ротоглоткой — это помогает выравнивать давление.
Конечно же, наиболее сложным считается строение уха у млекопитающих. У представителей этого класса, как правило, уже сформированы все три отдела органа слуха, есть ушная раковина, слуховые косточки, отолитовый аппарат и полностью сформированная вестибулярная система.
Строение человеческого уха. Ухо человека состоит из трех частей — внешней, средней и внутренней.
Наружное ухо представлено ушной раковиной и внешним слуховым проходом. Ушная раковина — большой, эластический хрящ, обтянутый кожей. Основная его функция — это улавливание звуков. Ушная раковина переходит в ушной проход, который изнутри выстелен кожей. Заканчивается он слепо на барабанной перепонке.
Среднее ухо начинается с барабанной перепонки, которая передает звуковые колебания на слуховые косточки — молоточек, наковальня и стремечко (кстати, это самые мелкие кости человеческого организма). Звуковая волна вызывает вибрацию косточек, которая передается сквозь овальное окно в полость внутреннего уха. Барабанная полость соединена носоглоткой с помощью евстахиевых труб — таким образом, выравнивается давление. Интересно, что при слишком интенсивном звуке или повышенном давлении окружающей среды уши «закладывает». В этом случае рефлекторно вызывается зевота — открытая ротовая полость снижает вероятность повреждения барабанной перепонки.
Строение уха внутреннего, пожалуй, самое сложное. Оно состоит из костного лабиринта, в котором выделяют преддверие, улитку и три полукружных канала. Улитка — это самая важная часть органа слуха, так как именно она воспринимает звуковые колебания и превращает их в нервный импульс.
Внутри улитки расположен перепончатый лабиринт, наполненный специальной жидкостью. На его стенках расположены специфические рецепторы, которые представлены волосковыми клетками. Каждая такая клетка воспринимает колебание лимфы внутри лабиринта и трансформирует его в электрический сигнал, который далее передается по слуховому нерву в центры головного мозга.
Три полукружные канала внутреннего уха представляют собой вестибулярный анализатор, который отвечает за ориентацию в пространстве, движение, восприятие положения тела.
Можно заметить, что строение уха человека довольно сложное, так как этот орган отвечает за множество функций человеческого организма. Интересно и то, что дети с врожденными патологиями слухового аппарата не могут нормально общаться, несмотря на то, что вся речевая система (язык, глотка, голосовые связки) функционируют нормально.
Почему ребенок срыгивает после кормления?
Абсолютно каждая мама, кормящая своего ребенка грудным молоком или смесями, сталкивается с проблемой срыгиваний. Она в одинаковой мере наблюдается у малышей, находящихся как на естественном, так и на искусственном вскармливании. Родители переживают по этому поводу, предполагая о возникновении различных заболеваний. Почему ребенок срыгивает? В статье пойдет речь об основных причинах и особенностях этого неприятного состояния.
Причины срыгиваний
Родители, обычно молодые, обеспокоены возникновением этого физиологического состояния. Их интересует, почему грудной ребенок срыгивает. К основным причинам этого состояния относят:
- Наиболее популярная — перекармливание. Маленький желудок устраняет все лишнее, что не поместилось в нем.
- К распространенным причинам относят также патологические процессы, которые происходят в кишечнике младенца. В первые месяцы его жизни это могут быть колики и запоры, что мешает нормальному движению пищи по пищеварительному тракту. В результате происходит ее выброс.
- При нарушении техники кормления грудничок вместе с молоком поглощает воздух. В результате он выталкивает пищу наружу. Это связано с неправильным захватыванием ребенком груди или соски на бутылке. Возникновению срыгиваний также способствует быстрое сосание груди или смеси.
- У грудничка таким образом проявляется недоразвитость мышц сфинктера пищевода. Он необходим для того, чтобы пища, попавшая в желудок, не перетекала в пищевод. После нормализации работы сфинктера срыгивания прекратятся. Обычно это происходит ближе к году.
- При тугом пеленании малыш срыгивает от чрезмерного сдавливания. Его тело очень чувствительно к внешним воздействиям. Поэтому даже незначительное сдавливание вызывает срыгивание.
- В отдельных случаях причиной рефлюкса становится аллергия на молоко, овощи, фрукты и другие продукты.
- Еще одной причиной этого состояния является раннее введение прикорма. В результате много жидкой пищи растягивает стенки желудка, что вызывает срыгивания.
- После каждого кормления малыша необходимо поносить в вертикальном положении, чтобы он избавился от воздуха. Сразу после еды его не нужно переворачивать и трясти.
- В редких случаях причиной срыгивания являются заболевания нервной и пищеварительной системы.

Если ребенок срыгивает постоянно, то родителям обязательно нужно выяснить причину этого состояния. Следует исключить различные заболевания, для чего нужно обратиться к специалисту.
Интенсивные срыгивания
Если у ребенка процесс пищеварения сопровождается постоянным рефлюксом в больших объемах, то причин этого состояния несколько:
- Если грудничок родился недоношенным, то всему виной его несформированная пищеварительная система. Она функционирует в замедленном режиме, и поэтому ребенок срыгивает после еды фонтаном.
- Переход с грудного молока на смеси. Иногда они по какой-то причине не подходят младенцу.
- Колики в кишечнике — не дают пище свободно перемещаться.
- Деформация внутренних органов ребенка.
Если малыш интенсивно срыгивает после еды, то этому имеются объяснения. Родителям стоит убедиться, что это не вызвано каким-либо заболеванием внутренних органов.
Что нужно делать?
Когда установлено, что ребенок срыгивает после кормления постоянно, необходимо осмотреть оставшийся след. Если молоко свернулось и похоже на творог, то поводов для волнения нет. Чтобы окончательно убедиться в этом, необходимо вылить рядом ложку воды, и сравнить размеры пятен. Если они одинаковы, то переживать не следует.
При срыгивании ребенка помогут следующие рекомендации:
- Перекармливать ребенка не следует. Когда грудное вскармливание хорошо налажено, то он будет потреблять необходимое количество пищи. Если малыш не желает кушать, то заставлять его не следует. Маме необходимо проводить контроль захвата груди. Ведь в противном случае малыш может заглатывать воздух, что станет поводом для срыгиваний. Поэтому матери грудничка необходимо следить за его правильным кормлением.
- Состояние живота у новорожденного. Не должно отмечаться вздутие. Мягкий на ощупь животик у грудничка — залог того, что у него все в порядке и его не мучают неприятные ощущения.
- Стул. У ребенка он должен быть регулярным.

Наблюдать за стабильными процессами пищеварения у грудничка — важная задача мамы.
Искусственное вскармливание
Почему ребенок срыгивает после кормления смесями? Обычно факторы, вызывающие это негативное состояние, полностью совпадают и при употреблении грудного молока.
К причинам срыгиваний относят:
- В первую очередь это может быть связано с перееданием. В данной ситуации объемы съедаемой пищи родителям контролировать легче. Они должны кормить малыша таким количеством смеси, которое соответствует его возрасту.
- Соска на бутылочке не должна иметь большое отверстие. Чтобы грудничок не заглатывал воздух, она должна быть полностью наполнена молоком.
- При неправильно подобранной бутылочке также возникает физиологический рефлюкс. Поэтому родителям лучше всего приобрести противоколиковую посуду для молока.
- Возможно, смесь просто не подходит новорожденному. В таком случае педиатр должен подобрать другую. В настоящее время существуют смеси, препятствующие срыгиванию.
Животик у грудничка должен быть мягким, а вздутие полностью отсутствовать.
Если ребенок срыгивает после кормления, то это совершенно не означает, что у него имеется серьезное заболевание. Просто родителям необходимо не оставлять этот процесс без внимания.
Первая помощь
Если ребенок срыгивает после кормления, то мамам следует соблюдать простые рекомендации. Это прежде всего нужно для защиты новорожденного.
Если он лежит на спине, когда срыгивает, то закупориваются дыхательные пути. Это может привести к пневмонии. В этой ситуации нужно перевернуть грудничка на животик или взять его на руки. Таким образом он может избавиться от частичек пищи.

Для нормального функционирования кишечника ребенку дают «Мотилиум». Против спазмов ему чаще всего назначают «Риабал».
Эти средства родители дают новорожденному только после консультации врача.
Профилактика
Почему ребенок срыгивает молоком? Чтобы не допустить возникновения подобного состояния, необходимо выполнить следующие действия:
- Перед кормлением ребенка выкладывают на животик на 5-10 минут. Эффективно проведение укрепляющего массажа.
- В процессе приема пищи он должен находиться в полулежащем состоянии. Головка малыша должна быть приподнята. Мама контролирует правильный захват соска или наполняемость соски. Во время кормлений рекомендуется делать небольшие перерывы. Ребенок отдохнет, а из желудка выйдет лишний воздух.
- Перед кормлением мама должна проверять состояние носа грудничка. При необходимости его тщательно очищают.
- После кормления нужно поместить ребенка вертикально. Такое положение избавит его от срыгиваний. Необходимо дождаться отрыжки, что означает выход воздуха из пищевода. После этого можно играть с ребенком, но не слишком активно.
- Сразу после еды укладывать грудничка в кроватку не следует. Лучше всего поносить его в течение 10-15 минут. Только после этого уложить младенца в кроватку на бочок, подложив рядом маленькую подушку. В этом положении он должен находиться четверть часа, и переворачивать его на живот не рекомендуется.
До достижения грудничком возраста одного года спать на подушке не стоит. Она может использоваться в целях профилактики. Если грудничок лежит на подушке, то рядом должна постоянно находиться мама. Затем подушку убирают.

Такие рекомендации подходят родителям, чей ребенок срыгивает после кормления. Если это продолжается дальше, то родителям не обойтись без консультации педиатра.
Помощь врача
Почему ребенок часто срыгивает? В связи с тем, что это естественный процесс, мама может сама справиться с таким состоянием.
Существуют ситуации, когда без вмешательства врача не обойтись. Одна из причин — частое срыгивание. В отдельных случаях отделяемое меняет свой объем и запах. В этой ситуации нужно посетить педиатра, который даст направление к другим специалистам. Вовремя выявленная патология легко поддается лечению.
Почему ребенок срыгивает грудное молоко? Еще одно состояние должно насторожить маму — если при рефлюксе младенец начинает изгибаться. Это говорит о том, что стенки пищевода раздражены.
Срыгивание фонтаном и высокая температура — обязательный повод посетить детского врача.
Если после исполнения ребенку 1 года он постоянно срыгивает, то маме следует забеспокоиться. Ведь к этому времени все подобные проблемы должны исчезнуть. Если срыгивания продолжаются, то это означает наличие патологических процессов в организме ребенка. Причину заболевания могут выяснить только специалисты.
Чем отличается срыгивание от рвоты
Прежде всего устанавливают, чем одно состояние отличается от другого. Рвота — признак наличия проблем в организме. Она проявляется неоднократно, и ее возникновение не зависит от приема пищи. Рвотные массы обладают желтым окрасом.

Их консистенция разжиженная, а рефлюкс имеет вид створоженной массы. При рвоте ребенок чувствует себя неважно. Он капризничает, у него повышается температура. Рвотная масса исходит обильно и под напором. А физиологический рефлюкс возникает в небольшом количестве. При нем малыш абсолютно спокоен и не ощущает никакого дискомфорта.
Это основные отличия рвоты от срыгиваний. Интуитивно любая мама поймет, когда ребенку по-настоящему плохо. Появление рвоты требует срочного вызова скорой помощи.
Срыгивания, вызванные болезнью
В отдельных случаях такое состояние является последствием возникшей патологии.
Почему ребенок срыгивает молоко после кормления? Существуют следующие признаки, которые свидетельствуют о ненормальности естественного процесса:
- Ребенок срыгивает постоянно после приема пищи. Этот процесс сопровождается его непрерывным плачем. У малыша возникают болевые ощущения в желудке и кишечнике.
- Рефлюкс появляется каждые несколько минут.
- Позднее срыгивание в виде свернувшегося молока через час и более после еды.
- Состояние сопровождается запором или расстройством стула.
- Интенсивное срыгивание, что может свидетельствовать о неврологических расстройствах.
- В выделяемой массе замечены вкрапления слизи и крови. В таком случае родители должны незамедлительно вызвать скорую помощь.
При патологических срыгиваниях объем отторгаемой пищи значительный. Тревожный симптом — плохо набираемый вес у грудничка.
Теперь вы знаете, почему ребенок срыгивает после грудного молока. В серьезной ситуации родители должны посетить специалиста для установления точного диагноза.

Срыгивания могут возникнуть и при наличии следующих заболеваний:
- Пилоростеноз. Он может появиться у ребенка через 20 дней после рождения. Заболевание характеризуется постоянными срыгиваниями и потерей веса. В такой ситуации нужна помощь хирурга.
- Недоношенные дети. Сфинктер, разделяющий желудок и пищевод, развит намного слабее, чем у детей, рожденных в срок. Поэтому недоношенный ребенок обычно срыгивает до полугода, пока в физиологическом развитии не догонит своих сверстников.
- Аномальное развитие органов ЖКТ. Кроме срыгиваний и потери веса, у ребенка отсутствует регулярный стул.
- Различные инфекции. Они могли возникнуть из-за болезней матери в период беременности. У малыша меняется цвет кожного покрова и возникает сыпь.
- Нарушения кровообращения мозга. Патология возникает в результате тяжелой беременности и родов. Поставить точный диагноз в данном случае может только невролог.
Почему ребенок срыгивает молоком? Иногда, чтобы определить точную причину заболевания, родители должны вместе с малышом пройти полный курс обследования, назначенный специалистом.
Срыгивания в пределах нормы
При естественном или физиологическом рефлюксе ребенок отторгает пищу не более 5-6 раз в сутки. Согласно статистике, каждый 6-й малыш срыгивает после еды. К основным факторам, вызывающим это состояние, относят заглатывание воздуха при приеме пищи.
Почему ребенок срыгивает после кормления молоком или смесью? В норме следующее состояние младенца:
- Ребенок после срыгиваний спокоен. У него отсутствуют боли в животе.
- Физическое развитие малыша и поведение не выходят за рамки нормального.
- Отсутствуют признаки обезвоживания.
- Срыгивания возникают не позднее 30-60 минут после приема пищи.
- В сутки нормальное количество мочеиспусканий — 10-12 раз.
- Малыш стабильно прибавляет в весе.
- Срыгивания проходят умеренно, в 2-3 подхода.
Как отмечалось ранее, появление рефлюкса вызывают разные факторы. И срыгивание — обычное явление, с которым сталкивается каждый ребенок. Главное, чтобы количество непереваренной пищи равнялось установленной норме.
Чаще всего такое состояние беспокоит ребенка до 4 месяцев из-за недостаточного развития органов ЖКТ. К году такая проблема решается самостоятельно. Ведь ребенок начинает быстро развиваться физиологически, независимо от того, находится он на естественном или искусственном вскармливании.
Почему ребенок срыгивает после кормления грудным молоком или смесью, вы теперь знаете. Обычно такое состояние проходит у ребенка до 12 месяцев. Если оно не вызывает ухудшения состояния здоровья у малыша, то родителям беспокоиться не следует. Важно, что при этом он нормально развивается физически и набирает вес. Если появляется патологическое срыгивание, ребенка необходимо срочно показать врачу для установления точного диагноза. Только специалист при необходимости может назначить правильное и своевременное лечение.